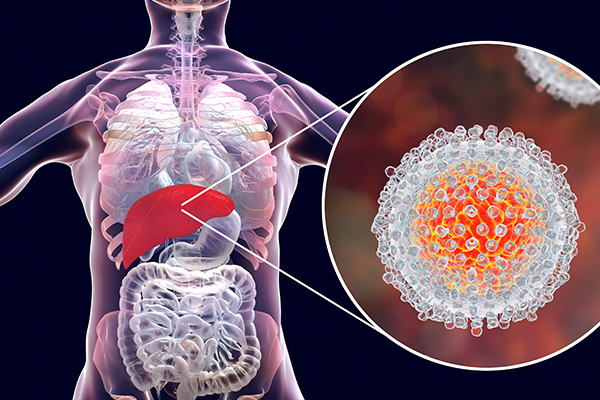
Tüm dünyada 71 milyon hepatit C virüsü bulaşmış insan olduğu tahmin edilmektedir. Bu hastalardan birçoğu hastalığının farkında değildir.
Son dönemdeki yapılan çalışmalarla hepatit C hastalığının tedavi yaklaşımlarında belirgin ilerlemeler ve başarı sağlanmıştır. Mevcut tedavi seçenekleriyle hepatit C hastalığında 8 veya 12 haftalık tedavi sürelerinde %99 oranında tedavi başarısı sağlanabilmektedir.
Hepatit C kronik karaciğer hastalığının ana nedenlerinden birisidir. Karaciğerde siroza (yani karaciğer yetmezliği hali) ve karaciğer kanserine kadar ilerleyen hasar oluşturabilmektedir.
Hepatit C hastalığında günümüzdeki hedefimiz hastalığı kür etmektir yani hepatit C virüsünden tamamen kurtulmaktır. Eğer karaciğer hasarı oluşmuşsa hepatit C enfeksiyonunun tedavisi ile bu hasarın geriletilmesi mümkündür. Tedavi ile hastalarda siroz gelişimi engellenebilmektedir. Yine mevcut güncel tedaviler ile karaciğer yetmezliği ve karaciğer kanseri gelişim riski azaltılmaktadır. Her ne kadar hepatit C hastalığında tedavide başarılı olsak bile karaciğer hasarı ileri düzeyde oluşan bireylerde karaciğer kanseri açısından düzenli takip gerekmektedir.
Hepatit C hastalığı temelde karaciğer hasarı yapsa da diğer organlarda da hastalık oluşturabildiği unutulmamalıdır. Hepatit C virüsünün karaciğer dışı organlarda oluşturduğu hasarlar Hepatit C tedavisi ile geri döndürülebilmektedir.
Hepatit C enfeksiyonunun tanısı temelde anti-HCV ve HCV-RNA olarak adlandırılan testlere dayanmaktadır. Bizim ülkemiz gibi orta sıklıkta hastalık barındıran toplumlarda hepatit C virüsü tespiti için toplum taraması önerilmektedir. Sağlık kuruluşlarında hepatit C tetkiki yapılması ve varsa Hepatit C enfeksiyonu tedavisinin planlanması uygundur. Hepatit C hastalığı saptanan bireylerde diğer hepatit etkenleride araştırılmalı, karaciğer hastalığı oluşturan başka sebeplerde varsa onların tedavisi de planlanmalıdır.
Hepatit C enfeksiyonu saptanan daha önce tedavi almış olsun ya da olmasın tedavi almak isteyen her hasta tedavi edilmelidir. Hepatit C enfeksiyonuna bağlı ileri düzey karaciğer hasarı olan bireylerde tedavi geciktirilmeden uygulanmalıdır. Tedavide kullanılan yeni nesil ilaçların hastanın diğer hastalıkları için kullandığı ilaçlarla etkileşebildiği için hastaya özel ilaç seçimi özenle yapılmalıdır. Hepatit C tedavisi başlanmadan hastanın böbrek fonksiyonlarının değerlendirilmesi önemlidir.